特色のある治療
当科は高度技能手術を含む肝胆膵外科一般を扱っておりますが、特色といえる治療についてご紹介します。
高度肝機能障害を伴う肝がんに対する外科的治療 (進藤・大久保)
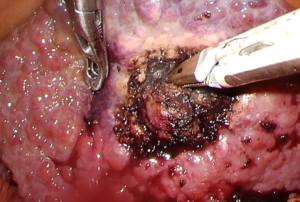
例)高度肝障害を伴う肝癌の切除
ビリルビン 2.7 mg/dL、ICG-R15 66.5%、腹腔鏡下肝部分切除術、術後合併症なし
B型肝炎、C型肝炎、アルコール多飲、脂肪肝他、慢性肝疾患が進行すると肝硬変に至ります。正常な肝臓であれば70%前後まで切除可能ですが、肝臓が傷んでくると予備力がなくなり、肝切除量の「安全限界」が小さくなります。いわゆる「肝臓がん(肝細胞癌)」はこうした傷んだ肝臓に発生するため、肝細胞癌の手術は、転移性肝癌を含む他の肝臓悪性腫瘍(がん)の治療と比較して、リスクが高い治療になります。
当院は内科で肝炎ウイルス治療を行っている患者さんが多いこともあり、肝細胞癌に対する切除数が本邦で最も多い施設の一つです。切除適応に関して我々は独自の安全基準(Kobayashi Y et al, HPB 2019)を用いており、一般的な基準では切除困難と判断される高度肝機能障害を伴うケースが全症例の約2割を占めています(2014年以降実績)。移植を考慮すべき段階に差し掛かりつつある高度肝障害を有するケースでも、症例は限られますが、脾臓摘出術や腹腔鏡の使用などの工夫によって、切除を選択できる場合があります(図)。
高度進行肝がんに対する集学的治療(進藤・肝臓内科)
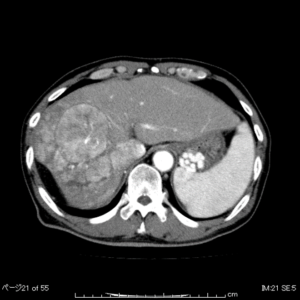
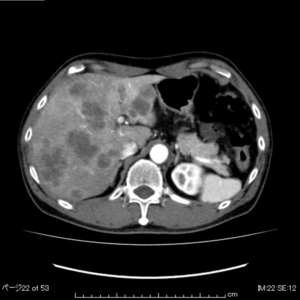
例) 高度脈管侵襲症例
巨大肝癌、Vv3、ICG-R15 35%
肝細胞癌は一般的に抗がん剤が効きにくい癌であり、長らく効果の高い抗がん剤のない時代が続いていました。しかし近年、効果が期待できる分子標的薬や免疫チェックポイント阻害薬が登場したことで、従来切除不能と考えられてきた症例でも切除の意義が期待できるケースが増えてきています。現在、我々のグループは高度進行肝癌に対する「コンバージョン切除 (切除不能症例を集学的治療により切除可能な状況へもっていく治療) 」を本邦で最も多く手掛けている施設の一つです。
また、門脈・静脈への高度侵襲(腫瘍栓形成)を伴う肝細胞癌の治療を多く手掛けており、状況によっては心臓外科との協力のもと、根治的拡大切除を行っています。
多発肝転移に対する外科治療(進藤・下部消化管外科)
例) 同時性多発肝転移 27個
化学療法後2期的切除
13か月無再発、47か月生存
大腸癌肝転移は外科手術による根治ないし予後の大幅な延長が期待できるケースが多く、ステージ4でも諦めてはいけないがんの代表格です。当科では2014年より進藤医師を中心に腫瘍の大きさ・数に制限を設けず、積極的な治療を行っています(成績の詳細はこちら)。
大腸癌の肝転移を化学療法で治癒まで至らしめることができるケースは極めてまれであり、根治を望める治療法は現時点では肝切除のみです。多発肝転移に対する治療の考え方は施設・医師によって異なっており、どれが正解ということはありませんが、治癒困難と判断されて化学療法を行われているケースでも切除によって化学療法をやめられる症例が多数存在していますので、ご相談ください。
再肝切除の安全性の確保(大久保・松村)
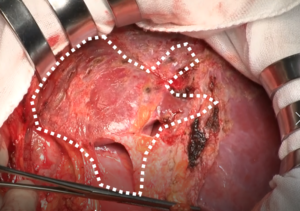
例) 再肝切除症例
破線部(前回癒着防止材貼付部)は有意な癒着低減を認めた。
肝細胞癌、転移性肝癌ともに、進行がんであればあるほど一度の治療で終わりになる可能性は低く、いずれも再発に対する再切除が予後の延長に非常に重要であることが報告されています(Oba M et al. Ann Surg Oncol 2014; Shindoh J, et al. JOGS 2020)。しかし、再肝切除術の問題点は、前回の手術の影響による「癒着」によって手術の難度が高く、周術期合併症や周囲臓器の損傷リスクが高くなる点です。当科の扱う手術は再肝切除が多く、安全かつ根治的な再肝切除を行うために様々なノウハウを駆使した手術を行っています。特に癒着防止材の使用に関しては本邦でも最も経験の多い施設の一つであり、その安全性と効果に関して多くの報告を行っています。再肝切除術における取り組み、学術報告に関しては以下をご覧ください。
・腹腔鏡補助下切除の積極導入
・エビデンスの発信
身体にやさしい腹腔鏡下胆嚢摘出術の追求 (橋本)
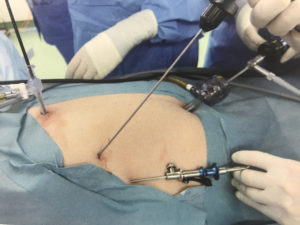
臍上部11mm、心窩部5mmと右2.4mm径、3mm径の鉗子で手術を行うreduced port surgery
腹腔鏡下手術は胆嚢摘出術から始まり、当科も年間250-300件と全国でも手術件数の多い施設です。腹腔鏡下手術は開腹手術と比較して腹壁破壊が小さく、外科手術に劇的な変化をもたらしましたが、当科ではさらなる創の縮小、身体へのダメージの低減を図る試みを行っています。従来の腹腔鏡下胆嚢摘出術は径5-12mmの4本のポートを用いて手術を行うのが基本ですが、細径の鉗子を用いることで2本のポート+鉗子の針穴のみで完結する、より低侵襲な治療法を橋本医師が中心に実践しており、2020年11月現在、通算1000例を超えています。
安全な膵切除術式の開発 (橋本・大久保)
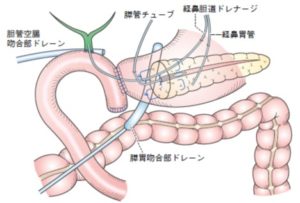
膵臓の頭部にできた腫瘍に対する切除(膵頭十二指腸切除術)は腹部外科の中では大きな手術の1つであり、様々な合併症リスクが存在します。中でも、膵と消化管の吻合がうまくくっつかない「膵液漏」は膵切除においては切っても切り離せない往年の課題であり、重篤になると出血から命に係わる合併症であるため、これまでに様々な術式の工夫が行われてきました。当科では膵頭十二指腸切除術の再建において膵液漏の低減また手技の確実性・簡便性を目的として、twin U-stitch method (Okubo S, et al. Langenbecks Arch Surg, in press)による膵胃吻合を基本としており、膵液漏の発生率は低下傾向にあります。